Descrito pela primeira vez em 1762, o mosquito é originário do Egito, na África, e se espalha pelas regiões tropicais e subtropicais desde o século XVI.
O mosquito Aedes aegypti é popularmente conhecido no Brasil por ser responsável pela transmissão da dengue. Para identificá-lo, basta observar sua coloração, dividida com listras brancas em todo seu corpo. Originário do Egito, na África, o mosquito se espalhou pelas regiões tropicais e subtropicais da Terra desde o século XVI, quando ocorreram as Grandes Navegações.
Foi descrito pela primeira vez em 1762, quando foi denominado Culex aegypti (mosquito egípcio). O nome Aedes aegypti foi estabelecido somente em 1818, quando o gênero Aedes foi descrito.
Segundo o Ministério da Saúde, trata-se de um mosquito doméstico, que vive dentro ou ao redor de domicílios ou de outros locais frequentados por pessoas, como estabelecimentos comerciais, escolas ou igrejas, por exemplo.
Tem hábitos preferencialmente diurnos e alimenta-se de sangue humano, principalmente no período do amanhecer e ao entardecer. Por ser um mosquito que vive perto do ser humano, sua presença é mais comum em áreas urbanas e a infestação é mais intensa em regiões com alta densidade populacional, principalmente em áreas das cidades com ocupação desordenada, onde as fêmeas têm mais oportunidades para alimentação e mais criadouros para desovar.
O Portal Amazônia conversou com a pesquisadora do Laboratório de Malária e Dengue, Coordenação de Sociedade, Ambiente e Saúde (CoSAS) do Instituto Nacional de Pesquisas do Amazonas (INPA), Dra. Rosemary Roque, para entender o quadro atual do mosquito na Amazônia.
“O combate ao vetor, o mosquito Aedes aegypti, é o principal método para a prevenção e controle para a dengue e outras arboviroses urbanas (como chikungunya e Zika), seja pelo manejo integrado de vetores ou pela prevenção pessoal dentro dos domicílios”,
explicou.
Atualmente, o Amazonas está com risco médio de infestação, de acordo com dados do 4º Levantamento Rápido de Índices para o Aedes Aegypti (LIRAa). Os dados são relacionados ao bimestre de outubro e novembro de 2022.
O LIRAa foi realizado por 44 dos 62 municípios do Estado e com os resultados gerou um alerta para a prevenção contra o mosquito, emitido pela Fundação de Vigilância em Saúde no Amazonas – Dra. Rosemary Costa Pinto (FVS-RCP), instituição vinculada à Secretaria de Estado de Saúde (SES–AM).
No Brasil, as principais doenças transmitidas pelo mosquito são: dengue, zika, Chikungunya e febre amarela urbana.
1. Chikungunya
A Chikungunya é uma arbovirose cujo agente etiológico é transmitido pela picada de fêmeas infectadas do gênero Aedes. No Brasil, até o momento, o vetor envolvido na transmissão do vírus chikungunya (CHIKV) é o Aedes aegypti (Organizacion Panamericana de la Salud, 2011).
O vírus foi introduzido no continente americano em 2013 e ocasionou uma onda epidêmica em diversos países da América Central e ilhas do Caribe. No segundo semestre de 2014, o Brasil confirmou, por métodos laboratoriais, a presença da doença nos Estados do Amapá e Bahia. Atualmente, todos os Estados registram transmissão desse arbovírus.
A doença pode se manifestar de forma atípica e/ou grave, sendo observado óbitos. De acordo com o Boletim epidemiológico do Ministério da Saúde, ocorreram 170.186 casos prováveis de chikungunya (taxa de incidência de 79,8 casos por 100 mil hab.) no Brasil. Em comparação com o ano de 2019, houve aumento de 30,9% de casos registrados para o mesmo período analisado. Quando comparado com o ano de 2021, ocorreu um aumento de 79,0% casos.
Sintomas
A doença pode evoluir em três fases:
1ª. Febril ou aguda: tem duração de 5 a 14 dias;
2ª Pós-aguda: tem um curso de até 3 meses;
3ª Crônica: Se os sintomas persistirem por mais de 3 meses após o início da doença, considera-se instalada a fase crônica.
Em mais de 50% dos casos, a artralgia (dor nas articulações) torna-se crônica, podendo persistir por anos. Entre os sintomas comuns estão:
- Febre
- Dores intensas nas articulações
- Dor nas costas
- Dores pelo corpo
- Erupção avermelhada na pele
- Dor de cabeça
- Náuseas e vômitos
- Dor retro-ocular
- Dor de garganta
- Calafrios
- Diarreia e/ou dor abdominal (manifestações do trato gastrointestinal são mais presentes em crianças)
2. Dengue
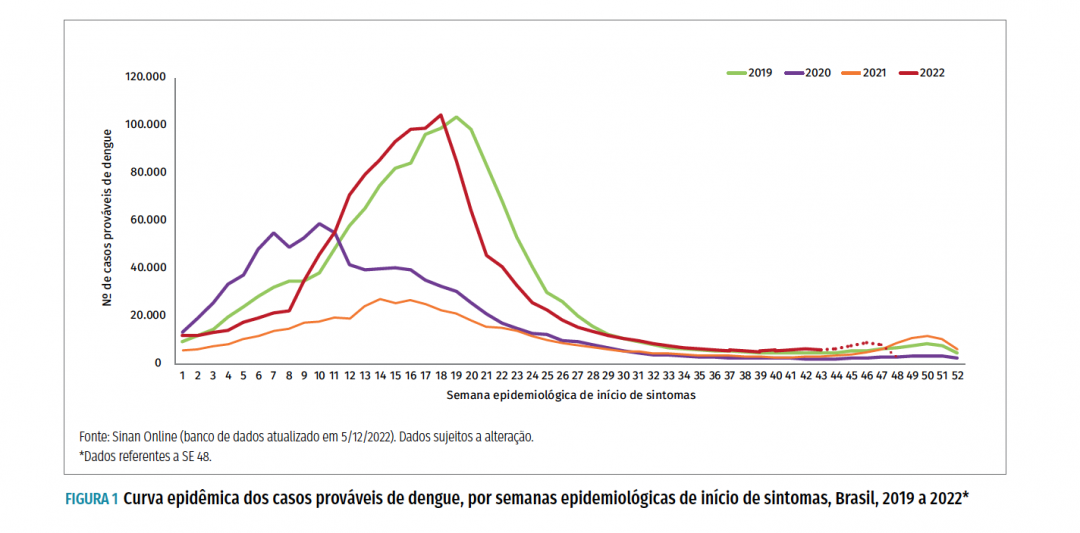
De acordo com o boletim epidemiológico de dezembro de 2022, ocorreram 1.400.100 casos prováveis de dengue (taxa de incidência de 656,3 casos por 100 mil hab.) no Brasil.
A dengue é a arbovirose urbana mais prevalente nas Américas, principalmente no Brasil. O vírus dengue (DENV) é um arbovírus transmitido pela picada da fêmea do mosquito Aedes aegypti e possui quatro sorotipos diferentes (DENV-1, DENV-2, DENV-3 e DENV-4).
O período do ano com maior transmissão da doença ocorre nos meses mais chuvosos de cada região devido ao ciclo das chuvas e o tempo necessário para a replicação e disseminação do vírus entre os humanos e os vetores.
Sintomas
Segundo a Dra. Rosemary Roque, os sintomas da dengue mais comuns são febre alta (acima de 38°C) e dor no corpo e articulações, mas é preciso atenção também com dor atrás dos olhos; mal-estar; falta de apetite; dor de cabeça; e manchas vermelhas no corpo.
“Normalmente, a primeira manifestação da dengue é a febre alta, de início abrupto, que geralmente dura de dois a sete dias, acompanhada de dor de cabeça, dores no corpo e nas articulações, além de prostração, fraqueza, dor atrás dos olhos e manchas vermelhas na pele. Também podem acontecer erupções e coceiras na pele. Os sinais de alarme são assim chamados por sinalizarem o extravasamento de plasma e/ou hemorragias que podem levar o paciente a choque grave e óbito. A forma grave da doença inclui dor abdominal intensa e contínua, náuseas, vômitos persistentes e sangramento de mucosas”, alerta a especialista.
No entanto, a infecção por dengue pode ser assintomática (sem sintomas), apresentar quadro leve, mas com sinais de alarme e de gravidade. Por isso é importante estar atento à todos os sinais desde o início.
3. Febre Amarela
Entre julho de 2021 e junho de 2022, foram notificados 485 primatas não humanos suspeitos de Febre Amarela, das quais um (0,2%) foi confirmado por critério laboratorial. No mesmo período, foram notificados 123 casos humanos suspeitos de Febre Amarela, sendo nenhum deles confirmado.
A febre amarela é uma doença infecciosa febril aguda, causada por um vírus transmitido por mosquitos vetores, e possui dois ciclos de transmissão: silvestre (quando há transmissão em área rural ou de floresta) e urbano. O vírus é transmitido pela picada dos mosquitos transmissores infectados e não há transmissão direta de pessoa a pessoa. A febre amarela tem importância epidemiológica por sua gravidade clínica e potencial de disseminação em áreas urbanas infestadas pelo mosquito Aedes aegypti.
É uma doença de notificação compulsória imediata, ou seja, todo evento suspeito (tanto morte de primatas não humanos, quanto casos humanos com sintomatologia compatível) deve ser prontamente comunicado, em até 24 horas após a suspeita, para as autoridades locais competentes. Às autoridades estaduais de saúde cabe notificar os eventos de febre amarela suspeitos ao Ministério da Saúde. Atualmente, a febre amarela silvestre (FA) é uma doença endêmica no Brasil, principalmente na região amazônica.
Na região extra-amazônica, períodos epidêmicos são registrados ocasionalmente. O padrão temporal de ocorrência é sazonal, com a maior parte dos casos incidindo entre dezembro e maio, e com surtos que ocorrem com periodicidade irregular, quando o vírus encontra condições favoráveis para a transmissão (elevadas temperatura e pluviosidade; alta densidade de vetores e hospedeiros primários; presença de indivíduos suscetíveis; baixas coberturas vacinais; eventualmente, novas linhagens do vírus), podendo se dispersar para além dos limites da área endêmica e atingir Estados das regiões Centro.
Sintomas
Os sintomas iniciais da febre amarela são: início súbito de febre, calafrios, dor de cabeça intensa, dores nas costas; dores no corpo em geral, náuseas e vômitos, além de fadiga e fraqueza.
A maioria das pessoas melhora após estes sintomas iniciais. No entanto, cerca de 15% apresentam um breve período de horas a um dia sem sintomas e, então, desenvolvem uma forma mais grave da doença.
Depois de identificar alguns desses sintomas, procure um médico na unidade de saúde mais próxima e informe sobre qualquer viagem para áreas de risco nos 15 dias anteriores ao início dos sintomas, e se você observou mortandade de macacos próximo aos lugares que você visitou, assim como picadas de mosquito.
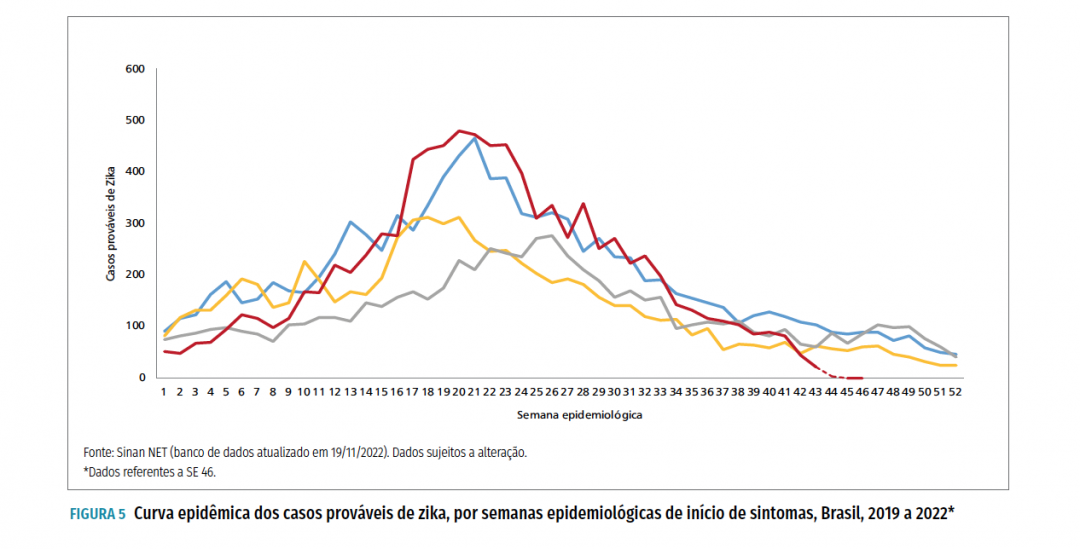
4. Zika Vírus
Trata-se de uma arbovirose causada pelo vírus Zika (ZIKV). O ZIKV foi isolado pela primeira vez em macacos na floresta Zika de Kampala, Uganda, no ano de 1947. O primeiro isolamento humano do ZIKV foi relatado na Nigéria em 1953. Desde então, o ZIKV expandiu sua abrangência geográfica para vários países da África, Ásia, Oceania e Américas.
A principal forma de transmissão do ZIKV aos humanos é por meio da picada de mosquitos vetores infectados da espécie Aedes aegypti. Outras formas de transmissão incluem da mãe para feto durante a gravidez (transmissão vertical), transmissão interpessoal durante o contato sexual e transmissão por transfusão de sangue.
A transmissão vertical do ZIKV pode ocorrer em todos os três trimestres da gestação, independentemente se a mãe possui sintomas ou não. Aproximadamente 26% das mães infectadas transmitem o ZIKV aos fetos, entretanto, o risco de desenvolver defeitos congênitos, incluindo anormalidades neurológicas como a microcefalia, foi maior entre as mulheres infectadas durante o primeiro trimestre.
Sintomas
A infecção pelo vírus Zika pode ser assintomática ou sintomática. Quando sintomática, pode apresentar quadro clínico variável, desde manifestações brandas e autolimitadas até complicações neurológicas e malformações congênitas. Estudos recentes indicam que mais de 50% dos pacientes infectados por Zika tornam-se sintomáticos.
O período de incubação da doença varia de dois a sete dias. Manifestações mais comuns são: febre baixa (mais ou menos 38,5 ºC) ou ausente; exantema (geralmente pruriginoso e maculopapular craniocaudal) de início precoce; conjuntivite não purulenta; edema periarticular, linfonodomegalia.
Temperaturas mais altas
O ano de 2022 está sendo um período atípico em relação à dengue. Os números de casos seguiram em alta nos últimos meses, mesmo com a passagem das estações mais frias, o que é incomum, já que é uma época em que os registros tendem a diminuir.
Segundo o Instituto Butantan, o inverno atípico, com dias mais úmidos e quentes, assim como a retomada da população à normalidade depois de dois anos de restrições sociais impostas pela pandemia de Covid-19, e as medidas pouco eficientes de combate ao vetor podem ter contribuído para o aumento.
“São as influências climáticas. Tivemos as mais altas temperaturas observadas no inverno ao longo do tempo. E se tem água em excesso e calor, sabemos que os mosquitos vão colocar ovos que logo vão eclodir e, assim, se multiplicar”,
observa a gerente de projetos do Laboratório Piloto de Vacinas Virais do Butantan, Neuza Gallina.
As chuvas que aconteceram durante o período frio foram próximas e acima da média em quase todas as regiões brasileiras, enquanto que as regiões Norte, Centro-Oeste e Sul tiveram temperaturas acima da média. Os dados são do balanço do Instituto Nacional de Meteorologia (Inmet).
Com a chegada do período mais quente do ano e o aumento na incidência de chuvas, a tendência é que o número de casos cresça ainda mais. O motivo é que o acúmulo de água parada, comum em épocas chuvosas, contribui para a proliferação do mosquito e consequentemente causa a disseminação da doença.
As fêmeas do Aedes aegypti fazem seus criadouros em água limpa e parada. Em condições favoráveis de umidade e temperatura, o desenvolvimento do embrião do mosquito é concluído em apenas 48 horas.
De acordo com o Instituto Evandro Chagas (IEC), que tem sede em Belém (PA), infecções artificiais (provocadas) detectaram que o Aedes aegypti também pode ser vetor de vários outros vírus, como o West Nile, Mayaro, Oropouche, Encefalite Eqüina Venezuelana, entre outros.
As múltiplas possibilidades de transmissão dos vírus se dão pelo fato de a região ser considerada o maior reservatório de arbovírus – vírus oriundos de artrópodes (mosquitos) – do mundo. Quase 190 já foram identificados na região.
Tratamento
A vacina para a dengue apresenta baixa eficácia e seu uso exige condições específicas. Sendo assim, até o momento, não há tratamento antiviral específico para dengue, bem como para o Zika e chikungunya.
Uma vacina para o tratamento da dengue está sendo produzido pelo Instituto Butantan desde o ano de 2016 e mostrou 79,6% de eficácia. Atualmente a vacina está na fase 3 de estudo clínico, envolvendo 16.235 voluntários de 2 a 59 anos, avaliados por 16 centros de pesquisa em diferentes regiões do país.
O imunizante foi administrado em 10.259 pessoas, em dose única, e o restante recebeu placebo. A incidência de casos de dengue sintomáticos confirmados por laboratório foi analisada depois de 28 dias da vacinação até dois anos de seguimento de cada participante. O estudo seguirá até todos os indivíduos completarem cinco anos de acompanhamento, em 2024.
A vacina do Butantan é tetravalente, ou seja, feita para proteger contra os quatro sorotipos do vírus da dengue (DENV-1, DENV-2, DENV-3 e DENV-4). Entretanto, no período da pesquisa, apenas os tipos 1 e 2 circularam no país. A eficácia registrada para evitar a infecção por estes vírus foi de 89,5% e 69,6%, respectivamente.
Quanto ao tratamento da Chikungunya também está sendo produzido pelo Instituto Butantan uma vacina. No fim de janeiro o instituto iniciou o ensaio clínico da vacina, em parceria com a farmacêutica Valneva Áustria GmbH. Nos Estados Unidos, os estudos começaram em março de 2018 com 120 homens e mulheres de 18 a 45 anos que não haviam tido infecção natural pelo vírus chikungunya. Após 14 dias da aplicação da dose única do imunizante, ocorreu totalmente o desenvolvimento de anticorpos para se defender contra a infecção, que se mantiveram mesmo depois de um ano, sem nenhum evento adverso grave.
De acordo com dados do Instituto, em março deste ano, os resultados finais do ensaio clínico na fase 3 apontam uma resposta imune positiva, permanecendo por ao menos 6 meses em 96% dos indivíduos. O estudo foi conduzido nos Estados Unidos com 4.115 homens e mulheres acima de 18 anos.
Em dados de resultados anteriores, a taxa de soroconversão da vacina foi de 98,5% tanto para adultos quanto para idosos acima de 65 anos, promovendo níveis semelhantes de anticorpos neutralizantes.
Enquanto as vacinas ainda estão sendo desenvolvidas, o tratamento é analgésico e suporte. Segundo Rosemary, é necessário estimular a hidratação oral dos pacientes e a escolha dos medicamentos deve ser realizada após a avaliação do paciente, com aplicação de escalas de dor apropriadas para cada idade e fase das doenças.